
Cisti Pilonidale
La “malattia pilonidale” o “cisti pilonidale”, è un’affezione suppurativa della regione sacro-coccigea, che non ha alcun rapporto con il canale anale.
Il termine "Pilonidale" significa "nido di peli" infatti, tipica è la presenza di peli nel solco intergluteo che creano una reazione da corpo estraneo con conseguente formazione di una cisti che nel tempo può portare ad un’ infezione della stessa.
E’ una patologia dell’adolescente e del giovane adulto, rara dopo i 40 anni; compare soprattutto nell’uomo, colpendo l’1% della popolazione maschile e lo 0.1% di quella femminile. Tra i soggetti più colpiti vanno annoverati i lavoratori che si trovano spesso alla guida di veicoli, nei quali i ripetuti microtraumatismi sulla regione sacro-coccigea porta all’istaurarsi dell’infiammazione di tale regione anatomica.





Questa malattia fu infatti definita dagli americani “jeep disease” per l’elevata incidenza riscontrata trai i militari che guidavano tale autoveicolo.
Durante la seconda guerra mondiale, negli anni 1942-1945, furono eseguiti oltre 78.000 ricoveri per cisti pilonidale con tempi di degenza media di 44 giorni.
La causa esatta della malattia non è certa, numerose sono le teorie proposte; al giorno d’oggi appaiono poco verosimili quelle che sostengono la teoria congenita per la quale la cisti sarebbe un reliquato embriologico del canale midollare. E’ più verosimile che si tratti di una malattia acquisita; si ammette infatti che i peli si invaginano nel derma a livello della plica interglutea, creando una reazione infiammatoria che si propaga al tessuto cellulare sottocutaneo, a livello del quale si forma una cavità.
PRESENTAZIONE CLINICA
Nella sua evoluzione patologica la cisti pilonidale riconosce tre stadi fondamentali:
- stadio della cisti pilonidale asintomatica
in cui si può rilevare la presenza di uno o più orifizi fistolosi esterni raggruppati tra loro o al massimo separativa una distanza di 2-3 cm. Talvolta essi sono talmente piccoli che a stento è possibile ispezionarli con uno specillo, ma generalmente sono abbastanza ampi, delle dimensioni di una testa di fiammifero. La cute esterna si invagina nell’orifizio conferendogli dei bordi lisci e piani; spesso dalla breccia cutanea fuoriescono alcuni peli.
- stadio di ascesso acuto
in cui si evidenzia una raccolta purulenta dolente, localizzata a livello del solco intergluteo. Può costituire la prima manifestazione della cisti pilonidale o, al contrario, l’evoluzione di una cisti cronica. L’ascesso è spesso recidivante come conseguenza di un drenaggio spontaneo o secondario ad un’incisione chirurgica e tende a cronicizzare.
- stadio di fistola cronica
E’ caratterizzata da una secrezione purulenta, continua o intermittente, che segue spesso alla forma acuta e che si estrinseca con uno o più tragitti fistolosi.



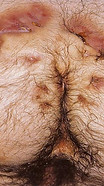
E’ importante differenziare accuratamente la cisti pilonidale fistolizzata dalla fistola anale e dalla malattia di Verneuil, perché la differente patogenesi comporta differenti procedure terapeutiche. Nella fase di fistolizzazione, infatti, la cisti pilonidale può dare origine a tragitti fistolosi secondari che sboccano in prossimità del margine anale simulando la presenza di una fistola anale, ma la specillazione del tramite che ne indica la direzione, è un elemento che dirime i dubbi diagnostici.
SINTOMATOLOGIA ed ESAME OBIETTIVO
Il quadro clinico della malattia pilonidale varia da un quadro acuto di un ascesso vero e proprio a un quadro di infiammazione cronica. La diagnosi di malattia pilonidale è clinica ed è basata sulla storia del Paziente e sulla visita proctologica, infatti, l’anamnesi raccolta dal Paziente e l’esame clinico permettono di arrivare ad una diagnosi corretta. Durante la visita è opportuno ricercare la presenza di uno o più orifizi a livello del solco intergluteo da cui possono talvolta fuoriuscire dei peli; alla palpazione è possibile apprezzare la presenza di una formazione irregolare che collega l’orifizio primario con gli orifizi secondari.
Nella forma acuta, forma d’esordio nel 45-50 % dei casi, è possibile apprezzare una massa fluttuante dolorosa che indica la presenza di un ascesso. Al contrario, la cisti pilonidale può presentarsi sotto forma di una suppurazione cronica che, all’esame obiettivo si presenta con uno o più orifizi primari a livello del solco intergluteo, le quali evolvono abitualmente con delle crisi infiammatorie più o meno intense con fuoriuscite purulente intermittenti
CISTI PILONIDALE E CARCINOMA
Il riscontro di neoplasia insorta su cisti pilonidale cronica è un’evenienza rara; in letteratura sono state descritte alcune decine di casi di carcinoma a cellule squamose ben differenziate insorte si cisti pilonidale. Pur trattandosi di un reperto estremamente raro, esso indica come in caso di asportazione di una cisti pilonidale, è necessario eseguire sempre l’esame istologico del pezzo asportato.
TRATTAMENTO
La malattia pilonidale raramente guarisce spontaneamente; nella maggior parte dei casi richiede un intervento chirurgico. Anche se ci sono casi di "scomparsa" dopo un trattamento antibiotico, la malattia pilonidale può presentare una “fase di quiescenza” più o meno lunga e ricomparire in maniera improvvisa a distanza di tempo.
Sono state proposte numerose modalità terapeutiche, a testimonianza degli insuccessi e delle recidive. Ovviamente il trattamento cambia a seconda della fase in cui si trova la malattia pilonidale.
In fase acuta il trattamento prevede l’incisione ed il drenaggio dell’ascesso; attraverso una piccola incisione si determina l’evacuazione e il drenaggio del pus. La completa cicatrizzazione avviene in genere in 4-6 settimane, ciò presuppone un secondo intervento di asportazione della cisti.
Numerosi sono i trattamenti proposti; sono descritti almeno 15 tipi diversi di trattamenti chirurgici.
Personalmente, laddove vi è la giusta indicazione considero come intervento di prima scelta la TECNICA MINI-INVASIVA DI GIPS che prevede la sola asportazione dei tramiti fistolosi, un’accurata pulizia della cavità residua mediante l’ausilio di lamine circolari dette “punch”




Tale tecnica prevede l’esecuzione di forellini cutanei di 5-8 mm di dimetro attraverso i quali si esegue una “fistulectomia” risparmiando al Paziente grosse demolizioni tissutali con cicatrici deturpanti.
L’intervento viene eseguito in anestesia locale ed il Paziente viene dimesso dopo poche ore dall’intervento. Normalmente il Paziente è in grado di ritornare alla propria attività lavorativa dopo 1-2 giorni, con la sola accortezza di eseguire quotidianamente un’adeguata detersione delle ferite. Le ferite guariscono per seconda intenzione con un tempo medio di guarigione di 2-3 settimane nei quali il Paziente può condurre una vita pressoché regolare.




Dopo 10 gg
Dopo 15 gg
Guarigione dopo 20 gg dall'intervento
L’incidenza di recidiva è del 3-5 % nettamente inferiore a quella riportata per le comuni tecniche chirurgiche.
La tecnica israeliana di Gips rappresenta al momento una valida alternativa alle comuni tecniche chirurgiche anche nei confronti di quella mini-invasiva dell’EPSiT .
L’ EPSiT - Endoscopic Pilonidal Sinus Treatment – è una tecnica nuova, mini-invasiva- video-assistita che prevede l’utilizzo di un fistuloscopio il quale permette di conoscere l'anatomia della cisti pilonidale e di eventuali tratti secondari, di procedere all'ablazione ed alla pulizia della zona infetta mediante l’’ausilio di pinze inserite attraverso il canale operativo del fistuloscopio in modo tale da rimuovere completamente eventuali residui di peli e, sempre sotto visione diretta, di determinare la cauterizzazione del sinus mediante l’utilizzo di un elettrobisturi. Ciò nonostante, l’EPSiT ha comunque una percentuale di recidiva che si aggira intorno al 30 %.
Per tale motivo ritengo la tecnica di Gips una metodica valida per il trattamento del sinus pilonidalis anche in termini di riduzione della morbilità e di precoce ritorno alle normali attività quotidiane.
Il successo di tale tecnica sta nel fatto che tale intervento deve essere eseguito da un coloproctologo esperto, che sia in grado di “adattere” quanto più possibile l’intervento alla condizione del Paziente in modo da ottenere il miglior risultato possibile.
Negli ultimi anni ho abbandonato completamente i trattamenti tradizionali per l’alta percentuale di recidiva di malattia che ho riscontrato. Infine NON eseguo più da anni la tecnica “aperta” che ritengo ormai obsoleta oltre che invalidante per il Paziente stesso.



"Don‘t take a hammer to swat a fly.“
